Prikkelbare Darm Syndroom PDS
Wat is Prikkelbare Darm Syndroom (PDS)?
Prikkelbare Darm Syndroom (PDS), ook wel spastische darm genoemd, is een chronische darmaandoening gekenmerkt door symptomen zoals buikpijn, winderigheid, een opgeblazen gevoel. mensen met het prikkelbare darm syndroom ervaren ook vaak diarree en obstipatie. Wereldwijd komt het bij ongeveer 9% van de mannen en 14% van de vrouwen voor. Het is daarbij de meest voorkomende chronische darmaandoening die we kennen. Je bent dus zeker niet de enige die hier last van heeft!
Reguliere huisartsen of specialisten in het ziekenhuis vinden doorgaans geen oorzaken van PDS. Er zijn geen afwijkingen in de darmen. De diagnose is daarom gebaseerd op symptomen. Regulier is niet echt bekend hoe deze aandoening ontstaan. Wetenschappers zien echter dat het een multisysteemziekte is, waarbij meerdere orgaansystemen aangedaan zijn. Hoewel de aandoening Prikkelbare Darm Syndroom heet, ligt de oorzaak van een prikkelbare darm dus niet alleen in onze dikke darm, dunne darm of het verteringssysteem. Andere delen in ons lichaam spelen een rol in het ontstaan van PDS.
Bij PDS kunnen de volgende orgaansystemen betrokken zijn:
Het enterisch zenuwstelsel
Het centraal zenuwstelsel
Het immuunsysteem
De hormoonbalans
Het stress-systeem
De darmflora
Het spijsverteringsstelsel
Symptomen van PDS
PDS-symptomen wisselen sterk van persoon tot persoon. Ook kunnen de klachten van PDS de ene dag op de andere verschillen. Vaak proberen mensen met het prikkelbare darm syndroom de oorzaak voor die wisseling te zoeken in stress of voeding die PDS-klachten veroorzaken (wat een duidelijke invloed heeft op de klachten). Maar dat is erg lastig, omdat reactie op voeding soms tot 3 dagen later tot uiting kan komen door een vertraagde reactie van het lichaam. De ene dag eet je een plak kaas en dat gaat goed, en de volgende keer eet je het en heb je een opgezette buik. Soms verdwijnen de symptomen binnen enkele uren, terwijl ze op andere momenten langer aanhouden. Veel van onze cliënten ervaren daarnaast een grote variatie in de intensiteit van hun klachten, variërend van lichte buikdruk tot heftige krampen.
De meest voorkomende pds-symptomen zijn:
Buikpijn
Diarree
Constipatie
Een opgeblazen gevoel
Winderigheid
Buikpijn die erger wordt na ontlasting
Omdat deze orgaansystemen een ontzettend weide invloed hebben in het lichaam, en bij verstoring ook andere klachten kan veroorzaken komt Prikkelbare Darm Syndroom vaak voor in combinatie met andere aandoeningen.
Voorbeelden hiervan zijn:
Fibromyalgie
Chronisch vermoeidheidssyndroom (ME/CVS)
Depressie
Spanning en angsten
Coeliakie
Inflammatoire darmziekten (IBD)
Je kunt je wel voorstellen dat de oorzaak voor diarree anders is dan voor constipatie. En is er aan de hand er als je beide ervaart? Juist al deze verschillende symptomen zeggen veel over de mogelijke onderliggende oorzaken. Zo kunnen diarree en constipatie beide het gevolg zijn van een verstoorde serotoninebalans.
Winderigheid kan worden veroorzaakt door een verstoorde darmflora. Een opgeblazen gevoel wordt veroorzaakt door gasophoping in de darmen. En darmkrampen en buikpijn kan liggen aan chronische laaggradige ontstekingen in je maag- en darmkanaal
Diagnose van Prikkelbare Darm Syndroom
De diagnose van PDS wordt doorgaans gesteld door de huisarts. Deze vraagt naar je klachten en beoordeelt ze aan de hand van een vragenlijst. In sommige gevallen kan een lactose- of glutenintolerantietest worden gedaan. Ook kunnen andere ontstekingswaarden gemeten worden om andere aandoeningen zoals de ziekte van Crohn en Colitis Ulcerosa uit te sluiten. En dan is uiteindelijk de uitslag; je hebt een PDS diagnose. Vaak ervaren cliënten deze uitslag als onbevredigend omdat de diagnose eigenlijk geen antwoord geeft op waarom ze die klachten nu hebben, of waar deze vandaan komen. De meest gebruikte methode voor het stellen van de diagnose PDS is de Rome IV-methode.
Om deze PDS diagnose te krijgen moet je voldoen aan de volgende Rome IV criteria:
Criteria 1
Je klachten moeten op zijn minst 3 maanden aanwezig zijn
Criteria 2
Je hebt ten minste één keer per week buikpijn
Criteria 3
Je merkt verandering in je stoelgang
Criteria 4
je hebt meer of minder last van je buik na ontlasting
Er zijn 4 verschillende categorieën voor PDS:
PDS-D
PDS-C
PDS-M
PDS-U
Mensen met PDS-D ervaren diarree als meest voorkomende klacht, terwijl mensen met PDS-C juist vooral constipatie of verstopping hebben. Je kunt ook een mix van beide hebben, dan krijg je de classificatie PDS-M. Wanneer je niet onder een van deze subtypes valt, word je ingedeeld in de categorie PDS-U, oftewel de ‘unclassified’ of overige groep. In deze categorie ervaar je ook Prikkelbare Darm Syndroom klachten, maar de verdeling van constipatie en diarree komen niet overeen met de criteria van de andere subtypes. Samen vormen deze subtypes het Prikkelbare Darmsyndroom.
Het verschil tussen de subtypes is dus niet alleen de klachten die worden ervaren, maar ook hoe de ontlasting eruit ziet. Een handige tool om te achterhalen wat voor ontlasting jij hebt is de Bristol Stool Chart. Deze wordt regelmatig door huisartsen en specialisten gebruikt om je in één van de categorieën in te delen.
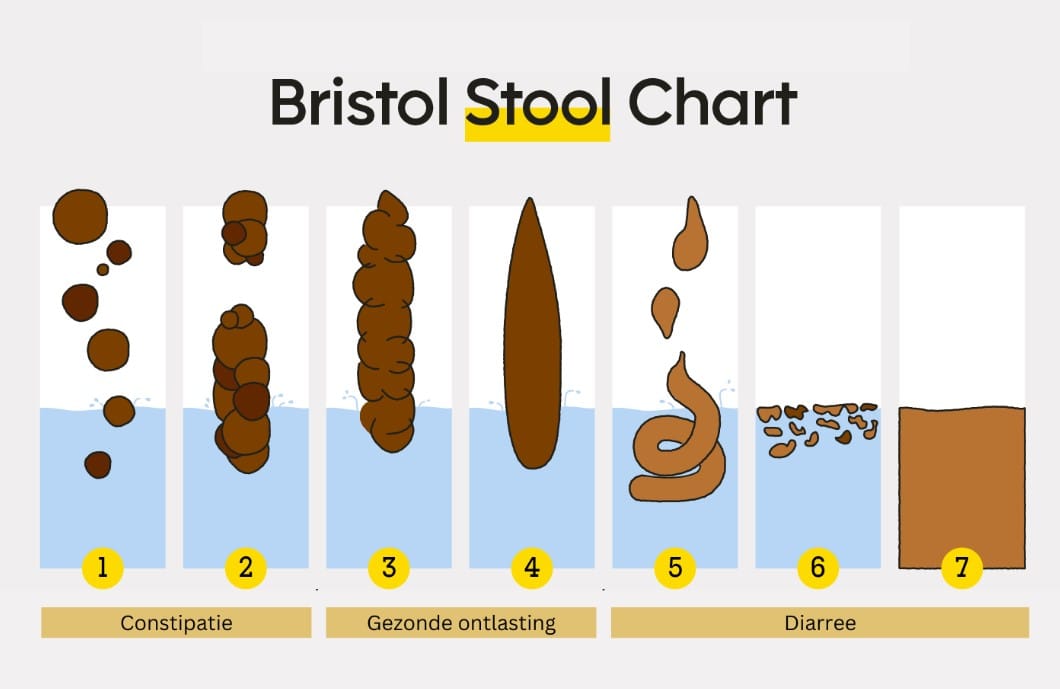
Je wordt dus ingedeeld in een van de subtypes afhankelijk van je klachten en ontlasting, maar de huisarts onderzoekt zelden de onderliggende oorzaak van jouw klachten. Dit is echter juist van cruciaal belang! Bij de behandelingen voor PDS is het essentieel om de onderliggende oorzaak ervan vast te stellen.
Het ontwikkelen van de verschillende subtypen heeft verschillende oorzaken. Diarree kan bijvoorbeeld liggen aan een te doorlaatbaar darmslijmvlies. Constipatie en winderigheid kan te maken hebben met een dysbiose van de darmflora. Omdat deze oorzaken voor ieder mens uniek zijn, is een persoonlijke aanpak cruciaal. Toch richten reguliere behandelingen zich echter niet op welke klachten je precies ervaart en wat daar de onderliggende oorzaak van is.
Reguliere behandeling
In onze reguliere gezondheidszorg zien we dat PDS behandelingen vooral gericht zijn op het verlichten van klachten. Daar heb jij er vast al een aantal van geprobeerd. Sommige behandelingen werken een beetje of tijdelijk. Welke behandeling bij PDS het best werkt en welke niet gaan we je hier uitleggen. Om de klachten te verminderen bij de PDS-patiënt worden regulier verschillende methoden gebruikt.
Medicatie
Voor de behandeling van buikpijn bij PDS worden regelmatig pijnstillers voorgeschreven. Pijnstillers geven op korte termijn een verlichting, maar zijn op lange termijn juist desastreus voor onze darmen! Pijnmedicatie verstoort namelijk ons ‘microbioom’, de verzameling van microorganismen in de darmen die essentieel zijn voor onze gezondheid. Hier leer je straks meer over!
Andere medicatie die wordt voorgeschreven bij PDS zijn selectieve serotonineheropnameremmers (SSRI’s). Deze medicijnen beïnvloeden het serotoninesysteem. Serotonine is een stof die onder andere een cruciale rol speelt in het reguleren van de beweeglijkheid en pijnsensatie van de darmen. Pijn na ontlasting komt door een tekort aan serotonine. Toch werkt dit niet bij iedereen, zo’n 25% tot 33% van de patiënten heeft baat heeft bij deze behandeling.
Ook antispasmodica worden gebruikt voor het verlichten van pijnkrampen bij PDS klachten. Dit zijn medicijnen die spierkrampen in het spijsverteringsstelsel verminderen door de spieren te ontspannen.
Andere medicatie die regelmatig wordt gebruikt bij mensen met PDS zijn laxeermiddelen, anti-diarree medicatie en vezelzakjes. Laxeermiddelen bevorderen de stoelgang door de darmactiviteit te stimuleren of de ontlasting zachter te maken. Anti-diarree medicatie zoals loperamide vertragen de darmbewegingen waardoor diarree wordt verminderd.
Doorverwijzing naar een diëtist
Ook worden veel mensen met Prikkelbare Darm Syndroom doorverwezen naar een diëtist. Reacties op voeding bij PDS verschilt van persoon tot persoon. Om te kunnen omgaan met PDS klachten kan het dus belangrijk zijn om te onderzoeken of bepaalde voedingsmiddelen jouw klachten triggeren. Onder begeleiding van een diëtist kun je op zoek gaan naar voeding die jouw klachten verergeren of juist verminderen. Het meest bekende Prikkelbare Darm Syndroom dieet is het FODMAP-dieet. Het FODMAP-dieet beperkt fermenterende koolhydraten (mono-, oligo- en disachariden en polyolen) om gastro-intestinale symptomen te verminderen bij PDS-patiënten. In normale Nederlandse taal betekend dat; de darmbacteriën minder eten geven waardoor je minder gasvorming en ongemak ervaart.
Het FODMAP dieet is echter erg intensief, het is constant etiketten lezen, klachten bijhouden en nee zeggen tegen je lievelingseten. Bovendien is dit dieet niet voor iedereen effectief, omdat niet alle PDS-patiënten last hebben van gasophoping en er veel variatie is in individuele darmflora. Het dieet reduceert klachten bij ongeveer 52–86% van de patiënten. Ook is het FODMAP dieet uitsluitend gericht op het voorkomen van klachten, niet het behandelen of genezen ervan. Cliënten ervaren vaak wanneer zij stoppen met het FODMAP dieet dat klachten in alle hevigheid weer terugkomen.
Psychologische interventies
Andere behandelmogelijkheden zoals psychologische interventies; cognitieve gedragstherapie; mindfulness en stressmanagement worden regelmatig in de reguliere gezondheidszorg toegepast om klachten te verminderen. Deze zijn essentieel gezien stress een welbekende trigger is voor het opvlammen van klachten bij PDS
Cognitieve gedragstherapie (CGT) richt zich op het veranderen van negatieve gedachten die geassocieerd zijn met de symptomen van PDS. Mindfulness richt zich op bewust en zonder oordeel aanwezig zijn in het moment, waardoor stress-gerelateerde symptomen verminderen en de perceptie van pijn wordt verlicht.
Doorverwijzing naar een gastro-enteroloog
Als de klachten ernstig zijn, kan de huisarts je ook doorverwijzen naar een gastro-enteroloog. Een gastro-enteroloog is een medisch specialist die zich richt op de diagnose en behandeling van aandoeningen van het spijsverteringsstelsel. Na een kijkje in de darmen of maag met een endo- of gastro- of colonoscopie biedt een gastro-enteroloog een behandelingsmethode aan, zoals een dieetaanpassingen of antidepressiva, afhankelijk van de bevindingen.
Nieuwe behandelingen en supplementatie die pds-klachten kunnen verlichten
Rifaximin in een nieuw middel dat door artsen kan worden voorgeschreven. Rifaximin is een niet-absorbeerbaar antibioticum dat voornamelijk in het maagdarmkanaal actief blijft en daar het microbioom juist gunstig beïnvloedt. Het medicijn blijkt vooral effectief bij mensen met diarree klachten.
Psylliumvezels zijn oplosbare vezels die water opnemen in de darmen. Bij diarree zorgen zij dat de ontlasting ingedikt wordt doordat het overtollig vocht in de ontlasting opgenomen wordt en bij constipatie trekken de vezels water aan in de darmen waardoor de ontlasting zachter wordt. Het voordeel echter van deze supplementaire behandeling ten opzichte van laxeer of anti diarree middelen is dat zij een positievere werking hebben op het microbioom.
Fecale Microbiota Transplantatie (FMT) is een behandeling waarbij gezonde ontlasting van een donor in de darmen van een patiënt wordt gebracht om de darmbacteriën te verbeteren. Dit kan helpen bij het herstellen van een evenwichtige en gezonde darmflora bij PDS-patiënten.
Voordat je PDS effectief kunt behandelen, is het van cruciaal belang om de onderliggende oorzaak van de klachten te achterhalen. Maar welke oorzaken heeft Prikkelbare Darm Syndroom eigenlijk?
Oorzaken
Bij het ziekenhuis ben je op een gegeven moment uitbehandeld, je hebt de diagnose PDS gekregen en de arts zei dat hij verder niets voor je kon doen. Je hebt een pakje psylliumvezels en macrogol meegekregen om de stoelgang te vergemakkelijken, omdat er geen specifieke oorzaak voor het Prikkelbare Darm Syndroom kon worden vastgesteld.
Hier komt de kracht van functionele geneeskunde om de hoek kijken. Deze benadering probeert te begrijpen WAAROM je darmklachten ervaart. Wat veroorzaakt de diarree of constipatie? Waarom heb je last van buikpijn, opgeblazen gevoel, of winderigheid? Door deze vragen te beantwoorden kunnen we bij U-care de onderliggende mechanismen achterhalen die jouw PDS veroorzaken.
Omdat PDS zo’n complexe aandoening is, is er zelden één specifieke oorzaak aan te wijzen. Het is een samenhang van verschillende mogelijke oorzaken en risicofactoren. Dus welke oorzaken zijn dat precies?
The gut-brain connection en neurotransmitter disbalans
Iedereen weet dat je een brein hebt, maar wist je dat je er meer dan één hebt? Je hebt er één rondom je hart, onderdeel van autonome zenuwstelsel. En één rond je darm, deze heeft een eigen naam: het enterische zenuwstelsel. Prikkelbaar darmsyndroom kan ontstaan wanneer er een overprikkeling is van het brein-darm-as. In principe is de darm hierdoor te veel of juist te weinig in beweging, wat krampaanvallen, buikpijn en problemen of pijn rondom de stoelgang kan veroorzaken.
Je kunt de darm-hersenas zien als een samenwerking tussen ons brein, onze zenuwstelsels, de darmen, en ons microbioom. Deze componenten ‘praten’ als het ware met elkaar via stofjes genaamd neurotransmitters. Wetenschappelijk onderzoek heeft aangetoond dat noradrenaline, een neurotransmitter die de spijsvertering en darmmobiliteit vertraagt, vaak verhoogd is bij mensen met PDS-C.
Bovendien hebben PDS-patiënten met diarree doorgaans hogere serotoninelevels in hun bloed dan degenen met obstipatieklachten. Serotonine speelt een rol in de darmbeweeglijkheid. Verlaagde niveaus van GABA en glutamaat komen ook voor bij PDS-patiënten. GABA helpt de darmbeweging en de afgifte van spijsverteringssappen reguleren, terwijl glutamaat de spijsvertering en opname van voedingsstoffen bevordert.
Deze stoffen zijn dus cruciaal voor een soepele spijsvertering, en verstoringen in hun balans kunnen leiden tot vervelende darmklachten en PDS.
Verstoring van het zenuwstelsel
Bij mensen met prikkelbare darmsyndroom zien wetenschappers een overactief sympathisch en onder actief parasympatisch zenuwstelsel. Die deze twee systemen als het gas en het rempedaal voor het lichaam. Het gaspedaal is essentieel voor stress, actie, focus en concentratie.
Het parasympatische zenuwstelsel is echter essentieel voor het verteringssysteem. Functies als het stimuleren van speekselproductie: maagzuurproductie: de peristaltiek verhogen; stimulatie van gal- en alvleesklierafscheiding en de bevordering van bloedtoevoer naar de spijsverteringsorganen zijn afhankelijk van een actief parasympatisch zenuwstelsel.
Bij een onderdrukking van het rempedaal door het overactieve gaspedaal kunnen klachten van PDS dus flink toenemen, met name door de verminderde peristaltiek.
Eerdere infecties
Wist je dat ruim 25% van de gevallen van PDS voortkomt nadat men een infectie heeft gehad? Dit kan bijvoorbeeld een voedselvergiftiging na een barbecue of een restaurantbezoek betreffen. Zo’n infectie kan het microbioom permanent uit balans brengen.
Een verstoord microbioom kan immuunreacties veroorzaken die het darmslijmvlies beschadigen, en zonder deze infecties aan te pakken wordt de onderliggende oorzaak voor PDS niet opgelost zeggen wetenschappers. Als de schade van de ontsteking niet op tijd hersteld wordt, kan het probleem zichzelf in stand houden.
Dit leidt tot een vicieuze cirkel van buikpijn, constipatie, diarree en een opgeblazen gevoel. De therapeuten van U-care vinden bij PDS echter niet alleen bacteriële infecties, maar ook parasieten en schimmel infecties als oorzaken bij PDS terug die het microbioom verstoren.
Microbioom disbalans
Onze darmen zitten vol met bacteriën, gisten, schimmels, virussen en nog veel meer micro-organismen. Dat klinkt misschien negatief, maar deze micro-organismen houden ons juist gezond! Deze balans noemen we het microbioom.
Ons microbioom helpt ons met:
Het verteren van voedsel
Het aanmaken van voedingsstoffen die wij zelf niet kunnen aanmaken
Het produceren van hormonen
Het trainen van ons immuunsysteem
Wanneer dit microbioom verstoord is, raakt het zijn immuun versterkende eigenschappen kwijt. Dan heeft een infectie een makkelijk doelwit. De infectie wordt de darm niet uitgewerkt en veroorzaakt daar allerlei problemen. Dit kan op zijn beurt leiden tot:
Een verminderde...
vertering en daardoor opname van voedingsstoffen
Chronische ontstekingen...
Verminderde...
werking van het immuunsysteem
Een verandering in dit evenwichtige microbioom wordt daarom in de wetenschap gezien als één van de meest prominente oorzaken van het prikkelbaar darmsyndroom. Zo’n disbalans kan zowel in de dikke darm als in de dunne darm ontstaan. Wanneer het microbioom uit balans raakt, kunnen pathogenen (ziekmakende beestjes) toenemen.
Dit kan het immuunsysteem triggeren, wat leidt tot ontstekingen die het darmslijmvlies beschadigen en de verstoring van het microbioom verder verergeren. Hierdoor ontstaat een vicieuze cirkel die klachten zoals buikpijn, constipatie, diarree en een opgeblazen gevoel kan veroorzaken.
SIBO & SIFO
Een verstoord microbioom in de dikke darm kan leiden tot Prikkelbare Darm Syndroom. Maar diezelfde balans hebben we ook in de rest van het verteringssysteem, waaronder de dunne darmen, Small Intestinal Bacterial Overgrowth (SIBO) kan namelijk bijdragen aan het ontstaan van PDS. SIBO is een aandoening waarbij er een abnormale hoeveelheid van bacteriën in de dunne darm aanwezig is. En dan is er ook nog een Small Intestinal Fungal Overgrowth (SIFO) waarbij er een overgroei aan schimmels aanwezig is in de dunner darm, die klachten van PDS kan triggeren.
Deze bacteriën en schimmels fermenteren onverteerde koolhydraten, wat leidt tot overmatige productie van gassen. Deze gassen kunnen bijdragen aan symptomen zoals een opgeblazen gevoel en buikpijn. SIBO is vaak in verband gebracht met PDS-D. Daarnaast kan een SIBO of SIFO zelfs leiden tot een ontstekingsreactie in de dunne darm, wat de darmwand kan beschadigen en de doorlaatbaarheid kan verhogen (het lekkende darm syndroom).
Lekkende darmsyndroom
Wanneer het microbioom verstoord is geraakt is het immuunsysteem constant in OVER stimulatie. Het moet steeds hard werken om de groeiende indringers die er niet thuishoren te doden. Het nadeel van deze (cytotoxische) ontstekingen is dat zij erg schadelijk zijn voor de omliggende cellen, waardoor de darmslijmvliescellen kunnen beschadigen.
Hierdoor kan onverteerd voedsel, micro-organismen en deeltjes van deze micro-organismen in de bloedbaan terecht kunnen komen. Dit noemen we het lekkende darmsyndroom en draagt met name bij aan het ontstaan van PDS-C.
Antibiotica
Een van de belangrijkste oorzaken voor een verstoring in het microbioom is antibiotica. “Het is, zo mogelijk, beter dat een infectie door het eigen immuunsysteem opgeruimd wordt” – aldus stichting MDL. Toch is dat niet wat de huisarts doet. Ondanks dat er al ZEER veel onderzoek is over ons microbioom en de functies die het heeft wordt antibiotica nog steeds veel voorgeschreven.
Onderzoek toont aan dat de samenstelling van ons microbioom aanzienlijk veranderd door antibiotica en vaak niet volledig hersteld na het gebruik ervan. Gezien een disbalans in het microbioom één van de oorzaken van het prikkelbaar darmsyndroom is kan antibiotica dit triggeren.
Pijnmedicatie
Het gebruik van morfine pijnstillers en pijnstillers zoals diclofenac, ibuprofen en naproxen kunnen ook een rol spelen in de ontwikkeling van PDS. Opioïden kunnen de darmmotiliteit verminderen, wat leidt tot constipatie, een verhoogde gevoeligheid voor pijn en verstoring van de darmfunctie. NSAID’s verstoren het microbioom waardoor het darmslijmvlies beschadigen en ontstekingen veroorzaakt worden.
Maagzuur tekort
Het maagzuur is de eerste lijn van bescherming tegen organismen van buitenaf. Bij minder maagzuur is er dus een verminderde bescherming. Hierdoor ontstaat een verstoring in het microbioom, omdat er veel meer bacteriën binnen komen dan normaal. Een maagzuur tekort kan onder andere ontstaan door chronische stress, het stresshormoon cortisol heeft namelijk een remmend effect heeft op de maagzuurproductie. Ook maagzuurremmers kunnen een tekort aan maagzuur creëren, kijk daar dus goed mee uit! Tot slot kan een maagzuur tekort ontstaan door een helicobacter pylori infectie.
Traumatische ervaringen
Traumatische ervaringen, zoals ongelukken of misbruik, vooral als ze op jonge leeftijd plaatsvinden, kunnen bijdragen aan de ontwikkeling van PDS. Ze zorgen namelijk voor een overactief sympathisch zenuwstelsel en een onderactief parasympathisch zenuwstelsel. Het sympathische zenuwstelsel, verantwoordelijk voor actie en beweging, kan ontstekingen bevorderen, terwijl een onderdrukt parasympatisch zenuwstelsel, dat actief is tijdens rust en vertering, leidt tot een minder effectieve vertering.
Stress
Stress heeft een directe invloed op de darmen. Stress activeert namelijk de hypothalamus-hypofyse-bijnier (HPA) as. Een complex systeem dat de afgifte van stresshormonen zoals cortisol regelt. Wetenschappelijk onderzoek heeft aangetoond dat cortisol het sympathische zenuwstelsel activeert en het microbioom verstoord. Ook heeft het effect op darmgevoeligheid, motiliteit, doorlaatbaarheid van de darmwand en immuun activatie. Dit is de reden waarom bij stress jouw klachten flink op kunnen vlammen.
Genetische aanleg
PDS komt vaak voor bij meerdere familieleden, wat kan wijzen op een erfelijke component. Uit onderzoek blijkt echter dat kinderen van moeders met PDS zelf ook regelmatig PDS ontwikkelen. Moeders geven namelijk het microbioom door aan hun kind. Hierdoor kan een kind geboren worden met een microbioom dat PDS kan uitlokken.
Daarnaast zijn pathogene darminfecties (wormen, parasieten, schimmels en bacteriën) onwijs besmettelijk in de huislijke kring die je makkelijk overdraagt van ouder naar kind en andersom.
Hormonale disbalans
Bij het Prikkelbare Darm Syndroom kunnen problemen met bepaalde hormonen die je spijsvertering regelen, bijdragen aan je klachten. Drie cruciale hormonen die een invloed hebben op jouw symptomen zijn cholecystokinine (CCK) en vasoactief intestinaal peptide (VIP) en neuropeptide Y (NPY). Uit onderzoek blijkt dat hoge niveaus van CCK en VIP kunnen leiden tot verhoogde spijsverteringsactiviteit, wat resulteert in verstoorde stoelgang en extra vocht in de darmen. Daarentegen kan een tekort aan NPY zorgen voor minder gecontroleerde darmbewegingen, wat leidt tot frequente en dringende stoelgang.
Toxische stoffen
Wanneer toxische stoffen van een infectie, of toxische stoffen van buiten in het lichaam komen, worden deze normaal gesproken bestreden en afgebroken. Helaas is dit voor het lichaam niet altijd even makkelijk door de grote hoeveelheid van toxische stoffen waar we dagelijks mee in aanraking komen. Wanneer het lichaam deze gifstoffen niet kan opruimen komen ze in het bindweefsel terecht. Wanneer deze gifstoffen zich ophopen in de cellen volgt er een ontsteking vanuit de cel. Maar die ontsteking is vaak niet goed terug te zien in het bloed…
Voedselintoleranties
Voedselintoleranties kunnen een belangrijke rol spelen bij het ontstaan van Prikkelbare Darm Syndroom. Dit begint bij een complex proces van een verhoogde productie van zonuline. Bij voedselintoleranties, zoals gluten- of lactose-intolerantie, kan de productie van zonuline toenemen. Dit leidt tot een verhoogde darmdoorlaatbaarheid van de darm. De leaky gut- of lekkende darm zorg ervoor dat ongewenste stoffen zoals onverteerde voedseldeeltjes, microorganismen en onderdelen van afgedode microorgamismen de bloedbaan kunnen binnendringen. Zoals je inmiddels weet, leidt het lekkende darmsyndroom tot ontstekingsreacties die de darmwand kunnen aantasten. Maar het werkt ook andersom: ontstekingen kunnen namelijk ook leiden tot een verhoogde gevoeligheid voor (voedsel) allergieën en intoleranties. Het is dus een vicieuze cirkel!
Bestrijdingsmiddelen
Naast voedselintoleranties kunnen ook bestanddelen zoals bestrijdingsmiddelen, die aanwezig zijn op voedingsmiddelen, bijdragen aan de ontwikkeling van PDS. Bestrijdingsmiddelen kunnen namelijk de darmfunctie beïnvloeden door het microbioom te verstoren. Veel pesticiden zijn namelijk ook werkzaam als antibioticum. Zoals je eerder hebt geleerd leidt dit tot ontstekingen en een verhoogde doorlaatbaarheid van de darmen.
Risicofactoren
Prikkelbare Darm Syndroom wordt beïnvloed door een aantal risicofactoren. Het komt volgens cijfers bij Een risicofactor is iets dat de kans vergroot dat je een bepaalde ziekte of aandoening krijgt. Het kan van alles zijn, zoals een gewoonte, een omstandigheid of een eigenschap die je hebt. De meest prominente risicofactoren voor PDS zijn:
Geslacht
Een belangrijke risicofactor voor PDS is geslacht, de aandoening komt namelijk 1,5 keer meer voor bij vrouwen dan mannen. Dit kan volgens wetenschap liggen door het verschil in hormoonbalans. Vrouwen wisselen veel sterker in de niveaus van hun oestrogeen en progesteron door hun menstruatie cyclus. Progesteron heeft een ontspannende werking op de spieren in de darm, wat de beweging vertraagd. Oestrogeen heeft juist een activerende werking. Wetenschappers denken dat om deze reden de klachten bij PDS flink kunnen opvlammen tijdens de menstruatie cyclus, wat de kans op de diagnose PDS vergroot.
Leeftijd
Leeftijd speelt ook een rol. Zowel jonge als oudere mensen hebben een verhoogd risico. Jongere mensen kunnen last hebben van ontwikkelingsfactoren. De darmen zijn in dit geval nog in ontwikkeling waardoor ze extra gevoelig zijn voor invloeden zoals voeding en omgeving. Oudere mensen kampen daarentegen met leeftijdsgebonden veranderingen in de darmflora. In oudere mensen zijn bijvoorbeeld minder Bifidobacterium aanwezig, en deze bacteriën zijn juist belangrijk voor een gezonde darm barrière!
Gastro-enteritis
Gastro-enteritis, een infectie in het maag-darmkanaal, kan PDS uitlokken of verergeren door ontstekingen en verstoringen in de darmflora, wat de PDS kan triggeren.
Keizersnee geboorte
Daarnaast hebben kinderen die via een keizersnee worden geboren een verhoogd risico op PDS, Dit komt omdat ze de vaginale flora missen, wat belangrijk is voor de ontwikkeling van een gezonde darmflora en een goed werkend immuunsysteem.
Leven met & Lifestyle Advies
De dagelijkse buikpijn en krampen beperken je in je vrijheid, en de winderigheid in het openbaar maakt het er ook niet beter op. Het leven met PDS wordt steeds zwaarder en heeft een aanzienlijke impact heeft op je kwaliteit van leven. Zoveel ‘kwaliteit’ is er niet meer. Je PDS symptomen leiden tot veel stress en frustratie. De buikpijn en vermoeidheid beïnvloeden je prestaties op werk, en sociale interacties zijn een last geworden vanwege de onverwachte klachten in het openbaar. Het is een vicieuze cirkel van pijn, wanhoop, en stress. En die stress kan juist weer een trigger zijn voor het ontstaan van je klachten…
Dus hoe kun je dit voorkomen?
Allereerst is het belangrijk om te beseffen dat het leren omgaan met PDS slechts een pleister op de grote open wond is. Eigenlijk wil je natuurlijk de oorzaak van de klachten aanpakken, in plaats van de klachten wat te verlichten. Het achterhalen van de onderliggende oorzaak is daarom altijd de eerste stap naar een verbeterde kwaliteit van leven. Bij U-care kun je een gratis health-call inplannen waarin we samen de onderliggende oorzaak van jouw klachten achterhalen. Deze healthcall is volledig vrijblijvend.
Je weet inmiddels dat onder andere het microbioom, stress, trauma’s, infecties en nog veel meer kunnen bijdragen aan het ontstaan van Prikkelbare Darm Syndroom. Het is daarom cruciaal om een gezond microbioom te behouden, stress te verminderen, trauma’s op te lossen en infecties te voorkomen.
Hoe doe je dit?
Om stress te verminderen, kun je technieken zoals mindfulness, yoga, en ademhalingsoefeningen uitvoeren. Ook is het belangrijk om manieren te vinden om met trauma’s om te gaan, bijvoorbeeld door middel van therapie. Daarnaast speelt voeding een belangrijke rol in het behouden van een gezond immuunsysteem en microbioom. Voeding met antioxidanten zoals vitamine C, vitamine E en vitamine A kunnen bijdragen aan het behoud van een gezond immuunsysteem. Voor een gezond microbioom kun je het best voeding eten met veel vezels en vitamine D.
Boek jouw gratis healthcall met een U-care specialist
Vul je naam en E-mail adres in en je wordt direct doorgestuurd naar onze beveiligde cliënten dossier.
Nadat je de afspraak gemaakt hebt krijg je per mail een bevestiging met alle informatie die jij nodig hebt voor jouw healthcall.
Ook vind je in deze mail een link om jouw klachten en hulpvraag in te vullen.
